骨粗鬆症とは
骨粗鬆症とは、骨の強度が低下し、骨折し易くなる病態のことです。高齢になり骨折すると、日常生活の機能や生活の質が低下してしまいます。
日本での骨粗鬆症患者数は約1280万人と推計されており、60代女性の約3人に1人、70代女性の約2人に1人が骨粗鬆症であるといわれています。
骨粗鬆症の症状
骨粗鬆症になると、骨の中は鬆(す)が入ったようなスカスカの状態になり、もろくなってしまいます。その結果、わずかな衝撃でも骨折をしやすくなります。なかでも特に問題となるのが、脊椎(背骨)圧迫骨折や大腿骨近位部(脚の付け根)骨折です。
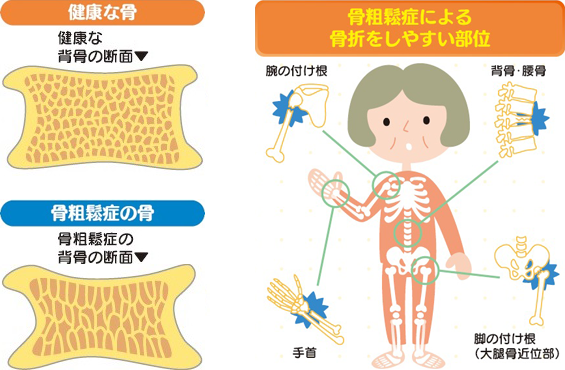
脊椎圧迫骨折を起こすと背中が曲がったり、腰や背中が痛んだりする上に、姿勢が悪くなって内臓を圧迫し、胃腸障害、心肺機能の低下、膀胱障害などを引き起こし、生活の質が低下します。また、圧迫骨折の数が増えるほど死亡率も増加し、3個以上の骨折がある方の死亡率は、骨折のない人の4倍にもなるといわれています。
大腿骨近位部骨折は単に移動能力や生活機能を低下させるだけではなく、死亡率を上昇させる、生命予後と直結した骨折であることも数多くの研究から明らかにされています。
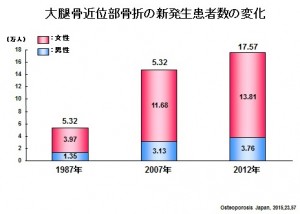
また、大腿骨近位部骨折は増加し続けており、2014年に発表された報告では、年間で約17万5千人もの方が骨折しています。そのため、これからの骨折予防が非常に重要であると考えられます。
骨粗鬆症の原因・病態
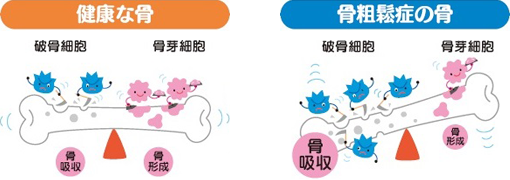
骨は、皮膚や爪、細胞などと同じように、常に新陳代謝が行われています。
骨は絶えず、新たに作る働き<骨形成>と溶かして壊す働き<骨吸収>によって新陳代謝を繰り返しています。骨粗鬆症は、このバランスが崩れることでおこり、骨がスカスカになっていきます。
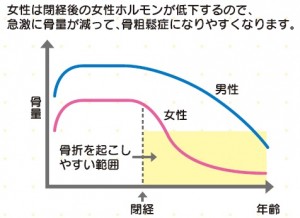
骨粗鬆症は圧倒的に女性、特に閉経後の女性に多くみられ、女性ホルモンの減少や老化と関わりが深いと考えられています。
骨粗鬆症の検査・診断
骨粗鬆症においてはまず、ご自身の骨の状態・骨の強さを知ることが大切です。
骨の強さは「骨強度」という言葉であらわされ、骨強度は、骨の量(骨量、骨密度)と骨の質(骨質)で決まります。
当院では、世界最高水準の骨密度測定器を導入しており、この装置では骨粗鬆症を診断する上で重要な体幹(腰椎、大腿骨近位部)の骨を調べることが出来ます。心配な方は一度検査を受けることをお勧めします。
当院では、道内で初めて骨微細構造を評価するTBS:Trabecular bone scoreを導入し骨粗鬆症の臨床診断に役立てています。TBSは腰椎骨密度測定画像における各画素の濃度変動を表すテクスチャー指標で、骨強度の決定要因の一つである海綿骨微細構造の簡便な評価法として期待されているものです。骨強度は骨密度と骨質によって説明されますが、これまで骨密度が高い方に起きる脆弱性骨折の評価は難しいものでした。今後はTBSを組み合わせることで骨密度と骨質の両方から評価することが可能となり、より正確な骨粗鬆症診断を提供します。

また、骨粗鬆症を簡単にスクリーニングできる『FRAX』というツールがあります。
FRAXは世界保健機構(WHO)で開発された骨折リスクを評価するツールです。ご自身ご家庭のPCからインターネット上で、身長、体重、年齢、持病、生活習慣など数種類の項目を入力するだけで、今後10年間の骨粗鬆症による脊椎や大腿骨近位部骨折の発生リスクを知ることができます。FRAXの結果が15%以上である方は骨粗鬆症の可能性が高いので、当院で精密検査をお勧めします。
骨粗鬆症の薬物治療
現在は骨折予防効果のある多くの薬剤が開発され、治療に使われています。
当院では、日本で現在発売されているすべての骨粗鬆症治療薬が使用可能です。1日1回、週1回、月1回の飲み薬や、月に1回、半年に1回の注射薬など様々な剤形がありますので、病気の状態やライフスタイルに合わせて最適なお薬を選択することが出来ます。
根気よく続けて、骨を丈夫に保ちましょう。
骨粗鬆症専門外来
当院では、木曜日午前に『膝・骨粗鬆症専門外来』を行っています。
専門外来は予約制で、担当は片平弦一郎医師です。
片平医師は日本整形外科学会・日本膝関節学会・日本骨粗鬆症学会・日本脊椎脊髄病学会・日本骨代謝学会・日本骨形態計測学会に所属し、ロコモアドバイスドクター、札幌医科大学整形講座臨床教授であります。特に日本骨粗鬆症学会においては、第一線で治療に携わりながら評議員としても活躍しています。
